Entenda como a ciência, a evolução dos critérios clínicos e a maior conscientização social estão por trás do aumento de pessoas com Transtorno do Espectro Autista.
Autora: Camila Pontes*
Editora: Prof. Larissa Bezerra
Aos cinco anos, Pedro Dória, ou Pedrinho, como é conhecido, começou a ter crises emocionais fortes, o que trouxe preocupação à família. Foi o início de uma saga em busca de respostas. Após meses de investigação e um diagnóstico equivocado de retardo mental, finalmente um laudo apontava que ele tinha o Transtorno do Espectro Autista (TEA).
Pedro está entre as milhões de pessoas diagnosticadas com autismo no mundo. A Organização Mundial da Saúde (OMS) estima que, globalmente, uma em cada 100 crianças tenha transtorno do espectro autista. Este número, de acordo com o Centro de Controle e Prevenção de Doenças dos Estados Unidos (CDC), cresce ano após ano.
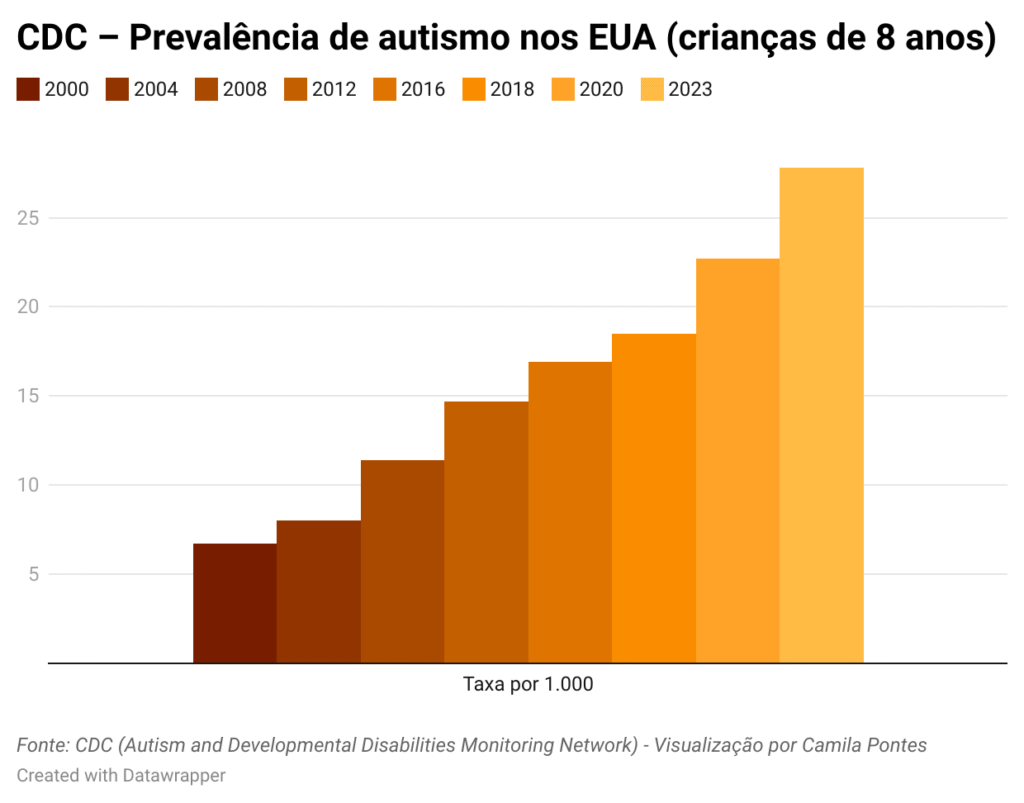
Um dos estudos mais abrangentes sobre o crescimento nos diagnósticos foi conduzido pela professora Ginny Russell, da University of Exeter, no Reino Unido. A pesquisa analisou registros de 9,5 milhões de pessoas entre 1998 e 2018 e apontou um aumento de 787% nos diagnósticos de autismo, principalmente entre adultos. Nos Estados Unidos, dados do CDC mostram que a prevalência do transtorno passou de 1 em cada 150 crianças nos anos 2000 para 1 em 36, em 2020 — um aumento de 317% em vinte anos.
No Brasil, o Instituto Brasileiro de Geografia e Estatística (IBGE) divulgou pela primeira vez dados do Censo de 2022, onde se tem a primeira amostragem dos números do autismo no país. Segundo o Censo, mais de 2 milhões de brasileiros, cerca de 1% da população, declararam ter autismo. Embora este seja um marco importante para a visibilidade, o neuropsicólogo Leonardo Veríssimo alerta que o número pode ser defasado, pois não é sensível a adultos, idosos e pessoas com diagnósticos equivocados que, na verdade, são autistas.
“Esse número que a gente tem, ele é um passo importante, porque mostra que a gente começa a ter uma visibilidade e o que a gente espera que, com a visibilidade, políticas públicas sejam implementadas.”
— Leonardo Veríssimo, neuropsicólogo, autista e pai de autista.
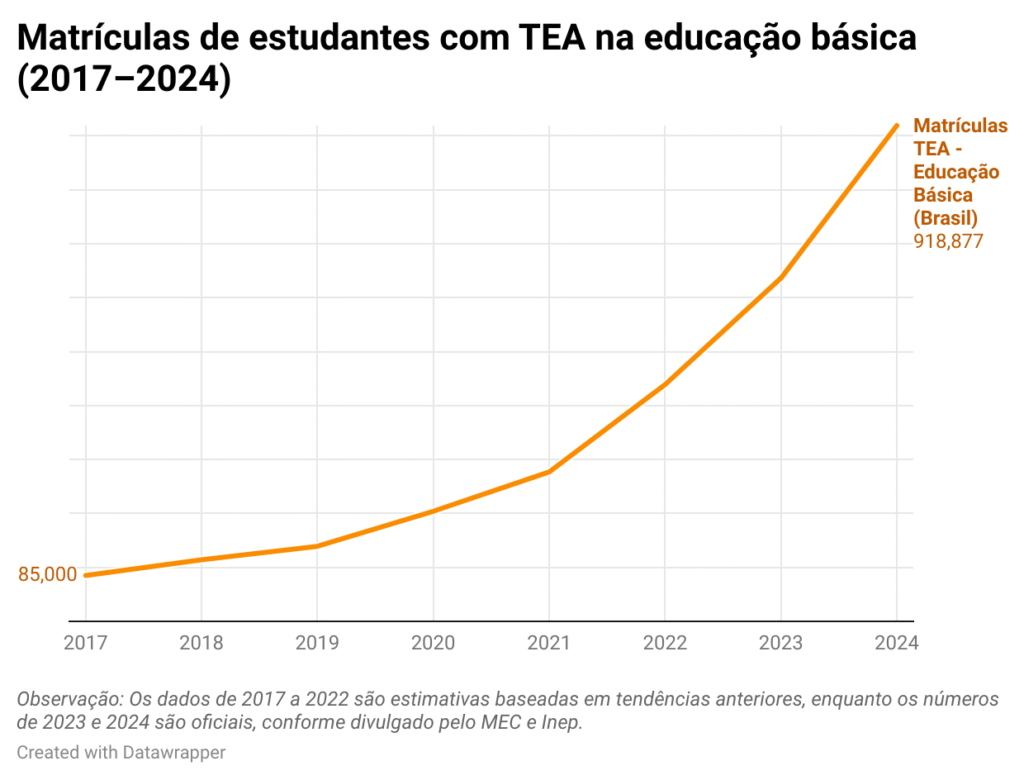
Como esse levantamento é inédito, ainda não é possível acompanhar a evolução histórica dos diagnósticos no país. Um indicador indireto, no entanto, mostra uma tendência de alta. O último Censo Escolar do Ministério da Educação apontou que em 2024 houve um aumento de 44,4% nas matrículas de estudantes autistas na educação básica em relação a 2023 — um crescimento que vem se repetindo ano a ano desde 2017.
O crescimento nos diagnósticos é inegável. Mas o que está por trás desses números? Há uma explosão real de casos — ou de uma transformação nos critérios clínicos e na percepção da sociedade? “Desde 2013, temos uma alteração de critérios diagnósticos que, com certeza, faz diferença. Eram seis condições com nomes diferentes que agora recebem o nome de Transtorno do Espectro Autista. Tenho observado que a conscientização também faz diferença no processo”, diz o neuropsicólogo.
Um breve histórico
A história do diagnóstico do autismo começa em 1943, quando o psiquiatra austríaco Leo Kanner publicou o artigo Distúrbios Autísticos do Contato Afetivo. Nele, descrevia o comportamento de 11 crianças com isolamento social, apego extremo à rotina, comunicação atípica e movimentos repetitivos. Kanner cunhou o termo “autismo infantil precoce” para caracterizar o quadro.
No ano seguinte, o também austríaco Hans Asperger, trabalhando de forma independente, apresentou o artigo Psicopatia Autista na Infância. Ele descreveu crianças — em sua maioria meninos — com fala fluente, interesses restritos, dificuldades sociais sutis e coordenação motora prejudicada. Surgia ali a hipótese de que o autismo seria mais comum entre meninos.
Apenas em 1952, o autismo apareceu pela primeira vez no Manual Diagnóstico e Estatístico de Transtornos Mentais (DSM-1), ainda como uma forma de esquizofrenia infantil. Durante décadas, predominou a confusão sobre sua natureza. Uma das teorias equivocadas da época foi a da “mãe geladeira”, proposta por Kanner, que atribuía a condição à frieza emocional dos pais — ideia da qual ele depois se retratou.
A partir dos anos 1960, surgiram as primeiras evidências de que o autismo tinha base neurológica, não emocional, e que estava presente em todas as culturas e classes sociais.
Em 1981, a psiquiatra britânica Lorna Wing propôs o conceito de espectro autista, reconhecendo que o transtorno se manifesta em diferentes graus de intensidade. Ela também cunhou o termo “Síndrome de Asperger”, ampliando o entendimento sobre perfis com maior autonomia.
Nos anos 1990, um estudo internacional contribuiu para a padronização dos critérios entre o DSM-4 e a Classificação Internacional de Doenças (CID-10). A Síndrome de Asperger foi oficialmente incorporada ao espectro, reconhecendo casos com funcionamento mais leve.
Em 2013, o DSM-5 consolidou todas as subcategorias sob o diagnóstico de Transtorno do Espectro Autista (TEA), com base em dois critérios principais: dificuldades persistentes na comunicação e interação social, e padrões restritos e repetitivos de comportamento. A mudança teve impacto direto sobre o número de diagnósticos, especialmente entre adultos e pessoas com quadros mais sutis.
Em 2022, a nova versão da CID (CID-11) passou a adotar o mesmo critério do DSM-5, usando oficialmente o termo Transtorno do Espectro Autista para abranger todas as formas anteriormente classificadas como Transtornos Globais do Desenvolvimento.
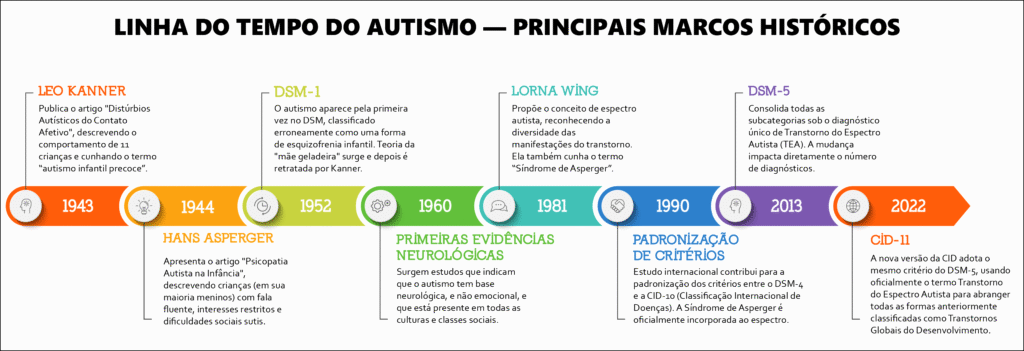
Essas mudanças ao longo das décadas mostram que o conceito de autismo evoluiu e, com ele, os critérios de diagnóstico, levando a uma significativa melhoria na identificação dos casos.
Diagnósticos e critérios avaliativos
As redes sociais, embora facilitadoras de informação, também apresentam o risco do autodiagnóstico. Vídeos curtos que compartilham sinais de autismo podem levar à identificação pessoal e, consequentemente, à dúvida sobre estar no espectro. Mas, o autodiagnóstico baseado em conteúdo descontextualizado pode ser enganoso e, muitas vezes, confuso.
“Parece que, devido à grande demanda por novidades, muitas pessoas têm feito posts que não partem de uma pesquisa científica ou embasada, e se baseiam muito no que ‘acham’. (…) esse acesso tem possibilitado que muitos cheguem a um diagnóstico correto. Por outro lado, quando essa informação vem carregada de grande subjetividade, penso que a maioria das pessoas não tem um filtro para entender que o conceito do espectro no autismo o torna muito complexo.”, analisa Veríssimo.
O diagnóstico do Transtorno do Espectro Autista (TEA) é clínico e envolve várias etapas. Normalmente, o processo começa com um pediatra, psiquiatra ou neurologista, que identifica sinais comportamentais e levanta a suspeita. A partir disso, o paciente pode ser encaminhado a uma avaliação neuropsicológica, conduzida por um neuropsicólogo.
“Nunca podemos tomar um sintoma pelo todo, a gente tem que olhar o conjunto. (…) Na verdade, a gente não gostaria que ninguém fechasse diagnóstico nenhum pela internet, mas que pelo menos levasse a pessoa a ter um despertamento para procurar um profissional e fazer uma avaliação completa.”
— Leonardo Veríssimo, neuropsicólogo, autista e pai de autista.
Essa avaliação envolve entrevistas com a família, análise da história de desenvolvimento da criança ou do adulto, aplicação de testes padronizados, além de observações clínicas diretas. São várias sessões até se receber um relatório com todos os escores e as análises. Quando o material fica pronto, ele é devolvido ao médico que o solicitou para análise do profissional. Apenas médicos especialistas (como neurologistas, psiquiatras e pediatras) estão autorizados a formalizar o diagnóstico com base nesse laudo.
Foi esse o caminho que Flávia Dória, a mãe do Pedro, trilhou até conseguir o diagnóstico do filho. O caso dele ilustra a complexidade do processo e a importância de um olhar multiprofissional para evitar diagnósticos equivocados.
Para os principais manuais médicos internacionais — o DSM-5 e a CID-11 — o reconhecimento do TEA não depende de traços isolados, como timidez excessiva ou hiperfoco. O que define o transtorno é o conjunto dos sinais e, principalmente, o impacto funcional que eles causam na vida da pessoa.
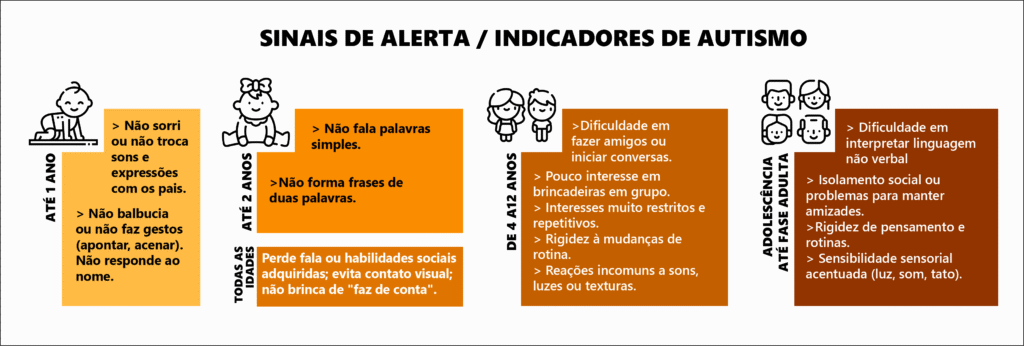
Entre os critérios mais comuns estão dificuldades persistentes de comunicação e interação social, além de comportamentos repetitivos, inflexibilidade e hiperfoco em temas específicos. Esses sinais devem estar presentes desde a infância, ainda que o diagnóstico só venha mais tarde.
Diagnóstico tardio: quando o autismo é a última hipótese
Durante 27 anos, Ana Kézia conviveu com crises de ansiedade, dificuldades de interação e uma constante sensação de não pertencimento. Recebeu diagnósticos de depressão, ansiedade, transtorno de personalidade — nenhum parecia explicar por completo o que ela sentia. A terapia não bastava. Os remédios também não. Só aos 27 anos, depois de uma sequência de crises severas, um novo psiquiatra propôs outra hipótese: autismo. Entre todos os diagnósticos, este não passava pela sua cabeça.
A trajetória de Ana Kézia reflete a de muitos autistas com nível 1 de suporte, cujos sinais mais sutis passam despercebidos por anos. São pessoas que enfrentam longas peregrinações por consultórios, acumulando diagnósticos como depressão, transtorno de ansiedade, TDAH, borderline ou bipolaridade — enquanto o autismo permanece fora do radar clínico. “Para que esses equívocos não aconteçam, precisamos de profissionais qualificados. É muito difícil apontar uma ou duas coisas que deveriam ser feitas, sendo que a avaliação é um conjunto. Nunca chegamos a um diagnóstico com um ou dois elementos; é sempre uma avaliação global.”, reitera Leonardo Veríssimo.
A sobreposição de sintomas entre transtornos psiquiátricos, como alterações de humor, ansiedade social ou dificuldades de atenção, dificulta a identificação do autismo, especialmente em adultos e em pessoas que aprenderam a mascarar seus sinais. Embora a literatura médica moderna seja muito mais abrangente e robusta sobre o assunto, ainda há um número considerável de autistas sendo diagnosticados tardiamente. “
Viver uma parte da vida sem um diagnóstico, é como viver perdido dentro da sua própria existência. “Crescer e viver foi muito difícil. Tive diversos momentos que me sentia não pertencente ou diferente e isso dói muito. Aprendi a lidar com as minhas sensibilidades, mas passei a vida toda mascarando e passando todos os meus limites.”, relata Ana Kézia sobre as dificuldades que enfrentou.
“O diagnóstico foi um divisor de águas. Eu acho que hoje consigo aceitar e compreender melhor minhas questões sem me culpar tanto ou me torturar por ser diferente. Apesar do diagnóstico tardio ter suas diversas problemáticas, o diagnóstico veio como um bálsamo de ter a certeza de que eu era diferente e estava tudo bem.”
Para muitos autistas adultos, receber o diagnóstico é como encaixar, enfim, a peça que faltava na narrativa da própria vida. As experiências que antes pareciam estranhas, passam a fazer sentido e com isso, vem o alívio, a validação e, muitas vezes, o recomeço.
Meninas e o retrato da subnotificação
Segundo o Censo 2022 do IBGE, 66,3% das pessoas que se declaram autistas no Brasil são homens — mais do que o dobro em relação às mulheres (33,7%). A subnotificação feminina, no entanto, é um fenômeno amplamente reconhecido entre pesquisadores.
Esse dado deve-se ao fato ao fato histórico de cerca de 80 anos atrás, quando era comum que o grupo de pesquisa fosse composto por meninos o que levou à produção de instrumentos com critérios que privilegiavam ou eram mais sensíveis ao contexto masculino do que ao feminino. Veríssimo fala que, hoje, isso já tem mudado, e temos instrumentos muito mais sensíveis às características femininas.
Um estudo de 2005, publicado no Journal of Autism and Developmental Disorders, já sugeria que meninas eram menos propensas a receber diagnóstico, a menos que apresentassem déficits cognitivos ou comportamentais mais graves.
Em 2020, uma pesquisa da Autism Research reforçou esse cenário, apontando que meninas costumam ser diagnosticadas, em média, cinco anos mais tarde do que os meninos. Um fator que pode estar ligado à visão estereotipada do transtorno.
“Há também uma questão que envolve o estereótipo popular do autismo, no qual muitas vezes as meninas não se enquadram, pois elas conseguem estabelecer algumas relações. (…)temos meninas com diagnóstico de autismo de nível de suporte 1 que conseguem usar camuflagem ou masking com mais habilidade do que os meninos. Isso também pode gerar uma diferença em como o autismo se manifesta na mulher e, obviamente, dificulta a identificação por parte dos clínicos.” – Leonardo Veríssimo
Ana Kézia é um exemplo vivo dessa estatística. Apresentando sinais desde a infância e adolescência, mascarava tão bem os sinais que acabou sendo invisibilizada e negligenciada até conseguir um diagnóstico correto.
“Passei a vida toda mascarando e passando todos os meus limites”, conta Ana. “Se eu tivesse tido esse diagnóstico lá atrás, minha vida teria sido completamente diferente.”
Os impactos dessa invisibilidade vão além do atraso no reconhecimento do transtorno. Um outro estudo publicado em 2020 na revista Autism Research, liderado pela pesquisadora Sarah Cassidy (University of Nottingham), revelou que pessoas autistas têm até nove vezes mais risco de ideação suicida do que a população geral — sendo o risco ainda mais elevado entre mulheres com diagnóstico tardio ou histórico de mascaramento intenso.
A subnotificação feminina no autismo vai muito além das estatísticas. Ela se traduz em sofrimento silencioso, em vidas marcadas por tentativas frustradas de se encaixar, em anos sem nome para aquilo que se sente. Casos como o de Ana escancaram uma realidade: não basta diagnosticar mais — é preciso diagnosticar melhor e mais cedo. Para muitas mulheres, isso pode significar não apenas compreensão, mas também sobrevivência.
O aumento no número de diagnósticos de autismo é, em grande parte, um reflexo do avanço da ciência, da ampliação dos critérios clínicos e de uma maior conscientização social. Não se trata de uma ‘epidemia’, mas de uma capacidade aprimorada de reconhecer e nomear condições que antes passavam despercebidas. Contudo, desafios persistentes, como a subnotificação em mulheres e os diagnósticos tardios, ressaltam a necessidade de um acesso mais equitativo e qualificado à avaliação. Para além dos números, cada diagnóstico representa uma jornada individual de compreensão e acolhimento. Sobre isso Veríssimo diz: “Para que esses equívocos não aconteçam, precisamos de profissionais qualificados.”
* Camila Pontes é estudante de jornalismo, designer editorial e ilustradora. Apaixonada por palavras e pelo universo da notícia, descobriu a rotina de redação aos 38 anos, o que a levou a mudar para o curso de jornalismo. Seus interesses incluem pautas de saúde, jornalismo investigativo e esportes.


